Wenn die Diagnose Asthma das eigene Kind betrifft, ist das zunächst eine erschreckende Nachricht. Jedoch gibt es eine Vielzahl an modernen Therapien, die Asthmaanfälle reduzieren und ein weitestgehend normales Leben ermöglichen. Wie das geht, lesen Sie hier.

iStock-994314988_StockPlanets
Was bedeutet Asthma?
Grundsätzlich versteht man unter Asthma eine Überempfindlichkeit des Bronchialsystems (also der luftleitenden Atemwege). Dabei kommt es zu immer wiederkehrenden Episoden, bei denen sich die Atemwege verengen und das Atmen schwerfällt. Darüber hinaus schwillt die Bronchialschleimhaut an und produziert vermehrt schlecht abzuhustenden Schleim. Der Mediziner nennt dieses Krankheitsbild Asthma bronchiale. Circa fünf bis zehn Prozent aller Kinder sind betroffen.
Folgende Symptome sind für Asthma bei Kindern kennzeichnend:
- Reizhusten oder Atemnot, meist mit hörbarem Pfeifen (das sogenannte Giemen).
- Während der Atemnot hat das Kind vor allem Probleme mit der Ausatmung. Es wird unruhig; Panik und Angst können auftreten.
- Blaufärbung der Lippen und später der Haut sind möglich.
- Bei Säuglingen klingt die Ausatmung stöhnend.
- Zwischen den Anfällen ist die Lunge gereizt, Hustenanfälle entstehen zum Beispiel nachts, bei Anstrengung oder beim Lachen und/oder Weinen.
Je öfter Asthmaanfälle oder Symptome der Erkrankung trotz medikamentöser Therapie auftreten, desto höher ist der Schweregrad des Asthmas. Allgemein wird Asthma in vier Schweregrade unterteilt: Von „leicht“, mit wenig Atemnot und mehr als zwei Monaten ohne Beschwerden bis „schwer“ mit täglichen Episoden und nächtlichen Beschwerden.
Woher kommt Asthma bei Kindern?
Die Auslöser des kindlichen Asthmas sind sehr verschieden und können nicht immer klar voneinander getrennt werden. Eine der gängigsten Unterscheidungen ist jedoch die zwischen allergiebedingtem und nicht allergiebedingtem Asthma.
Allergiebedingtes Asthma ist gerade bei Kindern eine sehr weit verbreitete Form. Es wird durch spezielle Antikörper ausgelöst. Antikörper sind eigentlich hilfreiche Eiweißstoffe, die der Körper selbst produziert, um sich gegen Bakterien oder Viren zu schützen.
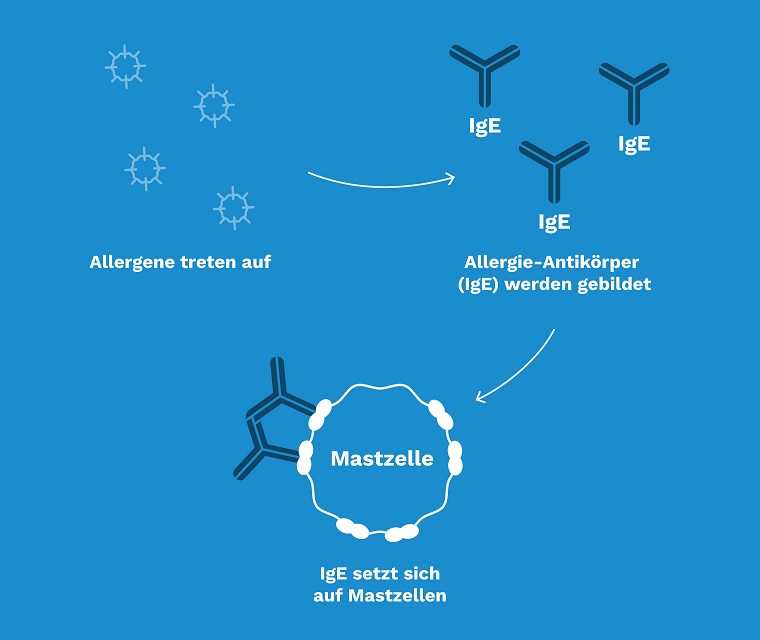
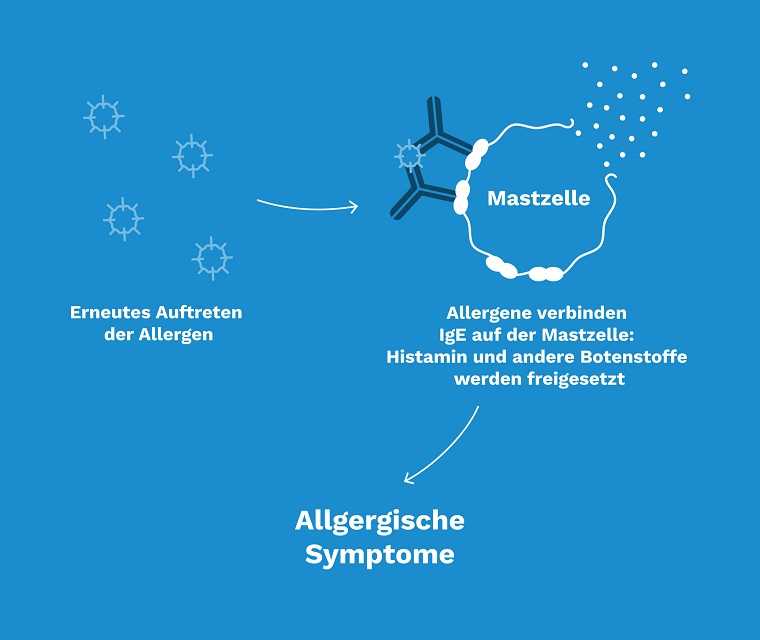
Kommen bei einem Allergiker Allergene (allergieauslösende Stoffe wie zum Beispiel Tierhaare) mit dem Körper in Kontakt, erkennt das Immunsystem sie als „fremd“ und produziert Antikörper, die man IgE-Antikörper nennt. Sie setzen sich auf spezielle Zellen im Blut, die Mastzellen heißen. Bei einem erneuten Kontakt mit dem Allergen erkennen die IgE-Antikörper das Allergen und verbinden sich mit ihnen. Dabei setzt dann die Mastzelle Stoffe frei, die beim Asthma zur Entzündung der Bronchien führen.
Novartis
Novartis
Ist Asthma erblich?
Als häufiger Risikofaktor für Asthma, gerade bei Kindern, gilt das verstärkte Auftreten in der Familie. Ist ein Elternteil Asthmatiker, liegt das Risiko bei rund 25 Prozent. Sind Vater und Mutter betroffen, erhöht es sich auf mehr als 50 Prozent. Es handelt sich aber nicht um eine klassische Erbkrankheit, denn nicht die Erkrankung Asthma ist erblich. Es gibt auch kein einzelnes Gen, das die Krankheit auslöst. Vielmehr haben Wissenschaftler über 100 Genveränderungen identifiziert, die mit Asthma in Verbindung gebracht werden – oft zusammen mit weiteren Auslösern wie Infekten oder Rauchen. Asthma ist eine sogenannte polygene allergische Erkrankung.

iStock-1061308050_SDI Productions
Asthma für Kinder erklärt
Haben viele Kinder Asthma? Kann ich mit Asthma noch Fußball spielen? Kinder haben viele Fragen – hier finden Sie die Antworten, kindgerecht erklärt.
Hintergrund: So kommt es zu Allergien
Bei Kindern mit allergiebedingtem Asthma sind häufig auch die Eltern von Allergien betroffen, eine Neigung wird also vererbt. Aber auch veränderte Lebensbedingungen stehen im Verdacht, zu Allergien und Asthma zu führen: Kinder haben heute deutlich seltener Kontakt zu Bakterien und Parasiten als früher. Das Immunsystem richtet daher womöglich seine Aufmerksamkeit auf eigentlich harmlose Stoffe.
Beim nicht-allergiebedingtem Asthma kommt es zwar auch zu Abwehrreaktionen im Körper, diese werden jedoch nicht von Allergenen ausgelöst. Meistens sind dafür unspezifische Reize verantwortlich – man nennt eine solche Reaktion dann pseudoallergisch. Solche Reize sind beispielsweise körperliche Anstrengung, starke Düfte oder kalte Luft. Nur wenige Kinder leiden unter nicht-allergiebedingtem Asthma.
Da Kinder mit allergiebedingtem Asthma überempfindliche Atemwege haben, reagieren auch sie häufig auf unspezifische Reize aus der Umwelt.
Diagnose und Behandlung von Asthma bei Kindern
Die Diagnose von Asthma bei Kindern erfolgt wie bei Erwachsenen auch: Ein ausführliches Arztgespräch, Lungenfunktionstests und Allergietests sind die Basis für eine sichere Diagnosestellung.
Anschließend verschreibt der Arzt Medikamente, die zum einen die Entzündung in den unteren Atemwegen, also den Bronchien, unterdrücken und diese zum anderen erweitern. In der medikamentösen Asthmatherapie verwendet man sogenannte Reliever und Controller. Controller dienen der Dauertherapie – sie vermindern langfristig die chronische Entzündung der Atemwege, die dem Asthma zugrunde liegt. Für die Dauerbehandlung werden häufig Asthma-Sprays verwendet, die Cortison enthalten. Viele Eltern machen sich aufgrund der möglichen durch Cortison bedingten Zusatzerkrankungen Sorgen um ihre Kinder. Da der Wirkstoff aber im Falle eines Sprays nur in geringen Mengen ins Blut übertritt, überwiegt der Nutzen in der Regel. Letztendlich entscheidet der behandelnde Arzt über den Nutzen von inhalativem Cortison und trifft eine Therapieentscheidung. Anders ist dies bei systemischem Cortison (beispielswiese bei Tabletten oder Spritzen): Hier wirkt das Cortison über die Blutbahnen, was Zusatzerkrankungen am ganzen Körper auslösen kann.
Reliever sind im Vergleich zu den Controllern nur kurz wirksam und kommen bei akuten Anfällen, beziehungsweise wenn sich ein Anfall ankündigt, zum Einsatz. Sie bewirken, dass sich die Muskulatur der Bronchien entspannt und die Bronchien sich wieder weiten. Das Durchatmen wird möglich. Als Wirkstoffe kommen sogenannte Beta-Sympathomimetika zum Einsatz, meist in inhalierbarer Form.
Gerade bei besonders schweren Formen von Asthma können manchmal, trotz einer optimalen Verwendung aller üblichen Medikamente, die Asthmasymptome nicht ausreichend kontrolliert werden. Das schwere allergiebedingte Asthma (SAA) ist eine dieser Formen.
Neuartige Therapien zielen dann darauf ab, die Entzündung der Bronchien deutlich zu verringern. Eine Antikörpertherapie etwa senkt die Menge an IgE-Antikörpern im Blut, sodass die allergiebedingten Reaktionen abnehmen. Ob Ihr Kind für so eine Therapie infrage kommt, kann Ihnen am besten der behandelnde Arzt sagen. Die Therapie kann bei Kindern ab einem Alter von 6 Jahren zum Einsatz kommen.
Eine Hyposensibilisierung, bei der der Körper des Kindes schrittweise an den auslösenden Stoff gewöhnt wird, ist bei einigen Allergien wie beispielsweise gegen Hausstaubmilben oder Pollen, möglich. Die Therapie eignet sich für Kinder mit allergiebedingtem Asthma ab circa fünf Jahren.
Verhalten im Notfall
Ein Asthmaanfall mit Atemnot und Hustenreiz ist für den Körper des Kindes eine große Belastung. Hinzu kommt die Angst, vielleicht gar keine Luft mehr zu bekommen. Deswegen sollten Sie unbedingt die Ruhe bewahren und dem Kind vermitteln, dass Sie da sind und für Hilfe sorgen.
- Setzen Sie Ihr Kind aufrecht hin und lassen Sie es die Arme auf den Oberschenkeln oder einem Kissen abstützen.
- Geben Sie Ihrem Kind die für den Notfall vorgesehenen Medikamente.
- Bieten Sie etwas zu trinken an.
Rufen Sie in folgenden Situationen den Notarzt:
- Das Notfallmedikament schlägt nicht wie gewohnt an oder der Zustand Ihres Kindes verschlechtert sich trotz des Medikaments.
- Die Haut verfärbt sich blau.
- Die Atmung des Kindes flacht ab, es wirkt teilnahmslos.
- Die Atmung des Kindes ist sehr schnell.
Am besten, Sie haben einen Plan für den Notfall, den Sie immer bei sich führen. So wissen Sie genau, was zu tun ist und bleiben selbst ruhig.
Hinweis
Führen Sie zusammen mit Ihrem Kind ein Asthmatagebuch, in dem mindestens zweimal täglich
die Peak-Flow-Werte eingetragen werden. Mit diesem handlichen Gerät lässt sich zu Hause die Lungenfunktion überprüfen. An sinkenden Werten kann ein Asthmaanfall oft schon im Voraus erkannt und rechtzeitig gegengesteuert werden.
Hier stellen wir speziell für Kinder ein Asthmatagebuch zur Verfügung.
Wie kann ich mein Kind mit Asthma unterstützen?
Asthma, besonders kindliches Asthma ist eine Erkrankung, die oft ein dauerhafter Begleiter wird und das Familienleben stark beeinflusst. Häufig ist es aber auch möglich, mit einer angepassten Therapie und einigen zusätzlichen Maßnahmen, ein weitgehend normales Leben zu führen.
Zunächst sollten Sie als Eltern die Erkrankung Ihres Kindes annehmen. Dazu gehört, dass Sie sich ausführlich über Asthma informieren. Sie sollten wissen, was die Auslöser des Asthmas Ihres Kindes sind, was bei einem Anfall passiert und wie die Medikamente richtig angewandt werden. In speziellen Asthmaschulungen lernen Sie neben den Asthma-Grundlagen auch, wie Sie im Alltag mit der Erkrankung umgehen können.
Unsere Tipps:
- Die tägliche Einnahme der verschriebenen Medikamente und die Peak-Flow-Messungen sollten genauso zum Alltag gehören wie Zähneputzen und Hausaufgaben machen.
- Versuchen Sie bei allergiebedingtem Asthma die Auslöser so gut es geht zu meiden.
- Suchen Sie mit Ihrem Kind nach Selbsthilfegruppen – so sehen Sie und Ihr Kind, dass Sie nicht allein sind.
Neben der medikamentösen Therapie gibt es noch weitere Ansätze, das Leben mit Asthma zu erleichtern. Ob Sport, Kuren, Physiotherapie oder Entspannungskurse – informieren Sie sich, vielleicht finden Sie unter den Angeboten etwas Passendes für Ihr Kind.
Prognose bei Kindern mit Asthma
Häufig tritt Asthma bei Kindern zwischen zwei und vier Jahren erstmals auf. Gerade wenn Asthma noch in so einem jungen Alter diagnostiziert wird, stehen die Chancen gut, dass die Kinder im Erwachsenenalter keine Beschwerden mehr haben. Jedoch sind überempfindliche Atemwege häufig ein lebenslanger Begleiter. Zudem ist es möglich, dass das Asthma nach einigen Jahrzehnten ohne Beschwerden wieder aufflammt.
Gut zu wissen
Die meisten Kinder mit Asthma haben nur leichte Symptome, eher selten wird die kindliche Entwicklung von der Erkrankung beeinträchtigt.
Das könnte Sie auch interessieren
Asthma-Selbsttest
Leiden Sie unter schwerem Asthma? In fünf Fragen gelangen Sie zu einer ersten Einschätzung.

iStock-519159082-baona
Experten finden
Finden Sie hier einen Spezialisten
und sprechen Sie mit
einem Experten.
Novartis
Download
Info-Broschüren für Patienten und Angehörige liefern Antworten auf die
häufigsten Fragen.

iStock-921750084_PeopleImages